|
Size: 85
Comment:
|
← Revision 81 as of 2019-05-11 16:51:43 ⇥
Size: 26974
Comment:
|
| Deletions are marked like this. | Additions are marked like this. |
| Line 2: | Line 2: |
| Itt írjon a(z) alvajaras_elettana-ról/ről | = Az alvajárás élettani háttere = ---- <<TableOfContents(4)>> == Az alvajárás előfordulás és az alvás fázisaiba történő beillesztése == ---- Az alvajárás vagy szomnambulizmus a NREM alvást érintő (non-rapid eye movement) paraszomniák közé tartozik, mely során az ébrenlét, a REM és a NREM fázis közti határok elmosódnak. Az alvajárás előfordulása felnőttek esetén 2-3%, mely közül mindössze 0,4%-a mutat minden éjszaka előforduló alvajárást. Kiemelendő, hogy ezen személyek 80%-a gyermekkorában is alvajárásban szenvedett. Ez az alvászavar nemtől független megnyilvánulhat, ugyanakkor genetikai meghatározottságot mutat (Faridhosseini és Zamani, 2012). Alvajárást kiválthatnak különböző gyógyszerek, pszichológiai stressz, szokatlan légzés alvás vagy láz közben. Megfigyelhető alkohol és antipszichotikumok, szedatív gyógyszerek, antidepresszánsok, antihisztaminok együttes alkalmazásakor. Skizofrénia, depresszió, bipoláris szindróma és más pszichiátriai betegségek növelik a valószínűségét. Az alvajárás patofiziológiájának megértéséhez több évtizedes klinikai és laboratóriumi kutatások ellenére még mai is kevés adat áll rendelkezésre. A széles körben elterjedt tévhit ellenére, az alvajárás nem minden esetben tekinthető ártalmatlan alvászavarnak, hanem számos káros következménye is lehet. Főleg a felnőttkori alvajárás okozhat problémát, mely veszélyes helyzetbe sodorhatja a beteget, illetve sokkal több súlyos sérülést idézhet elő, mint azt korábban gondolták. Az alvás elektroencephalogram aktivitás (EEG), szemmozgás aktivitás és az izomtónus alapján két fő részre különíthető el. REM alvásra és NREM alvásra. A NREM alvás ezen belül további 4 részre tagolható (N1: szendergés, N2: felületes alvás, N3 és N4: mély alvás vagy slow wave sleep), ahogyan az az alábbi diagramon is látható (1.ábra). A REM és a NREM fázis váltakozik az éjszaka során, ciklikusan ismétlődve. A mélyalvás az éjszaka első harmadában jelentkezik főleg, míg a REM fázis az utolsó harmadban a leghosszabb. Az alvajárás leginkább az alvás első harmadában figyelhető meg, amikor a lassú hullámok dominálnak, de az N2 fázisban is gyakori. Emiatt az alvajárást a NREM paraszomniák közé sorolják, az alvási rémület (sleep terror) és a lidérces álom mellett. Ez a három alvászavar akár együtt is előfordulhat. ||<tablebgcolor="#eeeeee" tablestyle="float:center;font-size:0.85em;margin:0 0 0 0; "style="padding:0.5em;"> {{attachment:hypnogram.png||width="600"}} || ||'''1. ábra:''' ''hypnogram'' || == Az alvajárás feltételezett okai == ---- Bár az alvajárást eredetileg az ébredési zavarok közé sorolják, számos kísérleti eredmény alátámasztja, hogy más folyamatok is szerepet játszhatnak a kialakulásában. === Alvajárás a mélyalvás (SWS) szabályozás működési zavara miatt === Az alvajárók NREM fázisának folytonossága jelentős eltérést mutatott a kontrollcsoporthoz képest, mivel annak egyenletessége megszűnt, spontán ébredések szakították meg olyankor is, amikor alvajárás nem volt megfigyelhető. Emellett az alvásmélység zavara is észrevehető volt, melyet lassú hullám aktivitással mérnek. A lassú hullámok aktivitása általános csökkenést mutatott az első ciklus során, majd különböző időtartamú késéssel jelentkezett az éjszaka folyamán. Alvásmegvonás esetén az egészséges kísérleti alanyok kevesebb ébredéssel járó, állandósított NREM alvást mutattak, hogy ellensúlyozzák az alvás nélkül töltött időt. Alvajárók esetében ez a fiziológiás válasz hiányzott, több ébredés volt megfigyelhető a lassú hullámú alvás során, N2 és REM fázisban az ébredések száma azonban csökkent. Kimutatták, hogy 25-38 órás alvásmegvonás növeli az alvajárások számát és összetettségét, mely az agyban subcorticalis régiók aktiválódását feltételezi (Borbely és mtsai, 1981; Zadra és mtsai, 2008; Joncas és mtsai, 2002). Ez alátámasztotta, hogy a mélyalvásból történő gyakori felébredés megakadályozza a normális lassú hullám aktivitás és így a mélyalvás kialakulását, leginkább az első kettő alvásciklusban. Ezen kívül hyperszinkronizált delta hullámok (a mélyalvás alatt jellemző agyhullám) jelentek meg NREM fázis során az alvajárás előtt (Gaudreau és mtsai, 2000; Espa és mtsai, 2000; Blatt és mtsai, 1991). === Alvajárás az ébredés zavara miatt === Alvajárás során a betegek a teljes ébredés és a NREM fázis között maradnak, nem ébrednek fel teljesen, tehát nincsenek tudatuknál, ugyanakkor nem is alszanak, mivel képesek mozogni és interakcióba lépni másokkal. Ezt az a kutatás is bizonyította, mely során olyan három, specifikus EEG jelet figyeltek meg az N2 fázisban fellépő alvajárás során, melyek a mélyalvásból történő felébredésnél is megtalálhatóak (Schneck és mtsai, 1998). Továbbá kiderült, hogy az alvajárókat se nem egyszerűbb, se nem könnyebb felébreszteni, mint a kontrollcsoport tagjait, de az alvajáróknak rendellenes ébredési reakciójuk van, mivel az EEG jelek delta hullámokat tartalmaznak, melyek azonban általában a mélyalvásra jellemzőek. (Zadra és mtsai, 2004). === Alvajárás, mint az alvás és az ébrenlét egyidejű megjelenése === Korábban az alvásra, mint az egész agyra egységesen kiterjedő folyamatként gondoltak, azonban egyre több kísérlet támasztotta alá, hogy az alvást az agy különböző területein végbemenő folyamatok irányítják. Valamint arra is fény derült, hogy az ébrenlét és az alvás alatt mérhető EEG jelek egyszerre is jelen lehetnek az agy eltérő területein (Nobili és mtsai, 2011). A pihenéskor aktív kérgi területek és a kognitív funkciókat igénybe vevő területek hozhatók összefüggésbe (Raichel és mtsai, 2001). Az alvás és ébrenlét egyensúlyának felborulása figyelhető meg más patológiás állapotok, például skizofrénia (Das és mtsai, 2012), Alzheimer kór (Greicius és mtsai, 2004) ésdepresszió (Hamilton és mtsai, 2011) esetén is. == Alvajárás során megfigyelhető agyi működések == ---- Dang-Vu és munkatársai (2015) az alvajárással kapcsolatos idegrendszeri jelenségeket vizsgálta SPECT (Single photon emission computed tomography) segítségével ébrenlét és alvásmegvonás esetén. Az alvajáró és a kontrollcsoportok összehasonlításának érdekében, a helyi agyi véráramlást (Rcbf) is nézték. A kutatás célja az volt, hogy ezzel a nem invazív funkcionális képalkotó eljárással tanulmányozzák az agyban végbemenő folyamatokat és felderítsék azoknak a neurális hálózatoknak a működési zavarát, melyek az alvászavarok hátterében állnak. Alvajárók esetén az alvásmegvonás szerepét is vizsgálták és feltételezték, hogy megváltozott a SPECT eljárás során az agyba fecskendezett radioaktív anyag áramlása alvásmegvonás utáni ébrenlétkor. Feltételezték valamint, hogy hatására az alvajárás megnyilvánulása is súlyosbodik. Az alvásmegvonásban részesülő és a teljes éjszakát átalvó alvajárók csoportjában is szignifikánsan csökkent áramlási sebesség volt megfigyelhető ébrenlétkor a kontrollcsoporthoz viszonyítva. Ez az agynak az inferior temporális gyrusát és a jobb hippocampust érintette. A kutatás során kiderült, hogy alvásmegvonás esetén csökkent helyi perfúzió figyelhető meg az inferior temporális gyrus teröletén alvajárók esetén. Ez az eredmény alátámasztotta a megváltozott agyi funkció jelenlétét ébrenlétkor, valamint az alvásmegvonásnak az alvajárás kifejeződésére és előfordulására kifejtett hatását. Bassetti és munkatársai (2000) szintén az agyi perfúzió vizsgálatával kimutatták, hogy alvajárás során megnövekedett áramlási sebesség figyelhető meg a kisagy anterior részében és a hátsó cinguláris kéregben. Mindez az ébrenlétkor megfigyelhető mintára emlékeztetett. Ezzel ellentétben a frontoparietális régióban a perfúzió csökkent, ami a normális lassú hullámú alvás/ mélyalvás esetén mutatkozik (Braun és mtsai, 1997). Tehát az alvajárás során az agy különböző területein előforduló csökkent, illetve megnövekedett helyi véráramlás eredményezi a SWS és az ébrenlét egyidejű jelenlétét (Bassetti és mtsai, 2000). Az inferior temporális kéreg csökkent perfúziója nem volt megfigyelhető a teljes átaludt éjszaka után, sem a kontrol sem pedig az alvajáró csoportban. Mindez rávilágított az alvásmegvonás alvajárás megjelenésére kifejtett fontosságára. Alvásmegvonás utáni regeneráló alvás során az alvajárások száma és összetettsége megnőtt. Az inferior temporális kéreg szerepe azonban továbbra is ismeretlen az alvajárás patofiziológiájának szempontjából. Ugyanakkor kiderült, hogy ez a terület a vizuális információk feldolgozásában, a tárgyak felismerésében és megkülönböztetésében játszik szerepet (Kavey és Whyte, 1993). Emiatt gyakoriak alvajáróknál a vizuális hallucinációk, amelyek a jellemző viselkedési formákat generálják (pl.: menekülés egy elképzelt veszélyes állat elöl). Jaar és mtsai (2010) EEG és poliszomnográfia segítségével vizsgálták 22 alvajáró felnőtt agyhullámainak és ezen hullámok rezgéseinek jellegzetességeit az alvajárás bekövetkezte előtti 200 másodpercben, 25 óra alvásmegvonás után. Megfigyelték, hogy az epizódokat nem a delta illetve a lassú delta hullámok teljesítményének növekedése előzte meg. Az alvajárás előtti 20 másodpercben azonban a lassú hullámú rezgések sűrűségében következtek be változások, valamint a nagyon lassú rezgések növekedtek meg jelentős mértékben. Ezen eredmények alapján sem lehet azonban pontosan meghatározni az alvászavarok és ezen belül is az alvajárás bekövetkezésének és fennállásának pontos okait. == Vizsgálati lehetőségek == ---- Az alvászavarok általános vizsgáló módszere a poliszomnográfia, mely feljegyzi a vizsgálandó személy agyhullámait, vér-oxigén szintjét, pulzus és légzésszámát, valamint a szemek és a lábak mozgásait. Ezt a vizsgálatot azonban általában megelőzik különböző klinikai értékelések és kérdőívek. Ezekbe az alvajárás miatt vizsgált személy mellett annak hálótársát illetve családtagjait is gyakran bevonják. A betegeknél vizsgálják pszichikai szorongás, depresszió, illetve egyéb alvászavarok jelenlétét is. Az alábbi ábrán (2. kép) egy obstruktív alvási apnoeban szenvedő ember poliszomnogáfiás felvétele látható. ||<tablebgcolor="#eeeeee" tablestyle="float:center;font-size:0.85em;margin:0 0 0 0; "style="padding:0.5em;"> {{attachment:poliszomnográf.png|poliszomnográf.png|width="600"}} || ||'''2. ábra:''' ''poliszomnográf'' || == Kezelési kísérletek == ---- === Benzodiazepinek === Ezek a pszichoaktív szerek elsősorban altató valamint nyugtatószerként ismertek, így nagy reményeket fűztek az alvászavarok, ezen belül is az alvajárás velük való kezeléséhez. Pszichikai tüneteket nem, csupán az alvajárás mellett egyéb alvászavarokat mutató személyeknél alkalmazták ezt a kezelési módot. Változást azonban nem figyeltek meg, az alvajárás illetve az esetleges egyéb alvási zavarok a kezelés után is fennálltak. Karbamazepin, nátrium-valproát és imipramin alkalmazása esetén sem tapasztaltak változást. === Pszichoterápia === Azoknál az embereknél, akiknél az előzetes vizsgálatok során pszicikai problémákat diagnosztizáltak az alvajárás mellett, hat hónapig tartó pszichoterápiát írtak elő és megállapították, hogy az alvászavarokra nem volt hatása. === SDB kezelése === A krónikus alvajárásban szenvedők igen nagy százalékánál (101 emberből 99-nél) állapítottak meg poliszomnográfia segítségével vagy obstruktív alvási apnoe szindrómát (OSAS- obstructive sleep apnoe syndrome) vagy felső légúti ellenállás szindrómát (UARS- upper airway resistance syndrome), melyek az alvászavari légzésnek (sleep disordered breathing-SDB) jellemző formái. Ezen betegek egyike sem volt tisztában ezzel a zavarával. Kezelésként nazális continuous positive airway pressure (CPAP) készüléket alkalmaztak. Hat hónapos kezelés után a kezelésben részt vett személyeknél megszűnt, míg a kontrollcsoportnál, akik szintén alvajáró és SDB-s, ám CPAP kezelésben részt venni nem kívánt személyek voltak, továbbra is fennállt az alvajárás. A kontrollcsoport egyes tagjai ezután az SDB műtéti úton történő megszüntetésében vettek részt, mellyel ezen személyek alvajárása teljesen mértékben megszűnt. A fenti kezelési kísérletet felnőttekkel végezték, ám ugyanezen módszereket fiatalokon használva is azt tapasztalták, hogy az SDB kezelése nem csak a légzési zavarokat, hanem a velük együtt nagyon gyakran előforduló krónikus alvajárást is kontrollban tartotta. ==== Szerotonerg rendszer, mint lehetséges kapocs az alvajárás és az alvási légzészavarok között ==== A szerotonint tartalmazó sejtek, vagy más néven szerotonerg (5-HT) neuronok az agyban két nagyobb csoportban, a híd és a középagy területén, valamint a velőállományban helyezkednek el, rendszerint nagyobb vér erek környékén. Ez lehetővé teszi számukra a vér szén-dioxid szintjének érzékelését. Hypercapniás állapotban, amikor ez az érték megnő, az 5-HT sejtek aktiválódnak, bizonyítva ezzel a központi kemorecepcióban betöltött szerepüket. Ezen kívül bebizonyították, hogy ezek a sejtek jeletős hatást gyakorolnak a motoneuronokra. Serkentik azok motoros aktivitását, EMG-al (elektromiogram) érzékelhető tónusos működésüket, valamint bizonyos spinális motoros reflexek működését is megkönnyítik. Macskával végzett kísérletek során megfigyelték az 5-HT neuronok ébrenlét közbeni ritmusos aktivitását. Ahogyan az ébrenlét slow-wave sleepbe (SWS) ment át, a sejtek aktivitása folyamatosan csökkent, majd az állat REM alvás stádiumába lépésekor teljesen meg is szűnt. Ennek alapján kijelenthetjük, hogy az 5-HT sejtek aktivitása az izomtónussal paralell. Szintén macskával végzett kísérlettel megállapítható, hogy az izgalmi állapottól azonban a sejtek működése független. A dorsomediális hídban lévő lézió esetén a kontrollcsoporttal összehasonlítva a neuronok aktivitása ébrenléti állapotban és a NREM alvás fázisában azonos, az állatok ébrenléti viselkedése is normális. REM fázisba lépve azonban ilyenkor az 5-HT sejtek aktivitása megszűnés helyett jelentős növekedést mutat, az ébrenléti aktivitási állapotot szinte elérve. Az állatoknál ennek ellenére ébredést nem tapasztaltak. Egy következő kísérletben karbakol (pszichoaktív szer) vagy mefenezin (centrálisan ható izomlazító) hídba történő fecskendezése után viszont a sejtek aktivitása 97%-al csökkent. Az állatoknál ebben az esetben izom atóniát figyeltek meg, bár szemükkel tárgyakat továbbra is követni tudtak. Mindezen ismeretek alapján feltételezhető, hogy az alvajárás alatt megfigyelt növekedett 5-HT neuron aktivitás SDB jelenlétében még többszörösére fokozódik, és az ez által jelentős mértékben serkent motoneuron aktivitás olyan mozgásmintázatokat eredményez, amelyek alvás közben általában nem fordulnának elő. Ez alapján feltételezik még azt is, hogy az alvajárás nem más, mint az agyi és a motoros izgalom elválása (Juszczak és Swiergiel, 2005). === Kvetiapin kezelés serdülőknél === A kvetiapin egy antipszichotikus szer, mellyel általában skizofréniát és bipoláris szindrómát kezelnek 400-800 mg-os mennyiségben. Napi 25 g-os mennyiségben azonban hatásosnak bizonyult egy 17 éves fiatal alvajárási problémáinak kezelésében. A beteg egészen kis kora óta renderesen alvajárt, majd miután édesapja elhunyt, az epizódok sokkal gyakrabban kezdtek el jelentkezni. Kvetiapin kezelés hatására azonnali változás volt megfigyelhető, alvajárás sokkal ritkábban történt, majd hamarosan teljesen megszűnt. A szer szedésének elkezdése utáni 8. hónapban történő, utolsó konzultációig sem tapasztalta visszatérésüket. Hatásának oka feltételezhetően az, hogy az alvajárás alatt EEG-vel megfigyelhető magas feszültségű delta hullámok aktivitását az kvetiapin jelentősen csökkenti. == Fájdalom és alvajárás == ---- Egy tanulmányban Lopez és munkatársai (2015) 100 alvajárót vizsgálták alvás, fájdalom, emésztési problémák és életminőség szempontjából 100 kontroll, nem alvajáró személy ellenében. Az egész életük során fejfájással, migrénnel illetve krónikus fájdalommal küzdő vizsgált egyéneknél tapasztaltak alvajárással való összefüggést. A kontrollokhoz hasonlítva az alvajáróknál gyakrabban tapasztaltak nappali álmosságot (ellentétben a szintén Lopez és munkatársai által 2014-ben megállapítottakkal, mi szerint az alvajárás és a nappali álmosság között nincs szignifikáns összefüggés), depressziót illetve álmatlanságot. Kimutatták továbbá, hogy az alvajárás növeli a fejfájásra és a migrénre való hajlamot. A krónikus fájdalommal élő alvajárók az ezzel nem küzdő, de szintén alvajáró személyekhez képest általánosságban idősebbek és nők voltak, jobban küzdöttek nappali álmossággal és depresszióval, poliszomnográfiásan azonban különbség nem volt felfedezhető a két csoport között. A 100 vizsgált alanyból 47 személynek volt már legalább egy sérüléssel járó alvajáró epizódja. A 47 emberből 37 a sérülés ellenére nem érzett fájdalmat, csak ébredés után, annak ellenére, hogy többen közülük több csontjukat is eltörték. A tanulmány elkészítői ezek alapján feltételezik, hogy a lassú hullám aktivitás felépítésében bekövetkező változások a fájdalom érzékelési küszöböt lejjebb vihetik és befolyásolhatják az alvajárás alatti fájdalom észlelést. Ez kapcsolatot enged továbbá feltételezni az elkülönült agyműködés és a nociceptív szabályozási zavar között. == Gyakori tévhitek az alvajárással kapcsolatban == ---- === Az alvajárásnak nincs nappali következménye === Korábban kevés kutatás vizsgálta az alvajárás ébrenlétre kifejtett hatását. Azonban Montplaisir és munkatársainak (2011) kutatása feltárta, hogy a résztvevő alvajárók közül a többség (10 fő) mutatott kóros aluszékonyságot napközben, alvajárásmentes éjszaka után is. Jóllehet a betegségben szenvedők alvása hasonló arányban tartalmaz mélyalvást (Slow wave sleep), mégis szignifikánsan kevesebb az átlagos elalváshoz szükséges idejük. Hét alvajárónak a kísérleti alanyok közül, kevesebb, mint 8 percre volt szüksége az elalváshoz (amely a klinikai határérték hiperszomnia esetén). === Az alvajárást az epizodikus emlékezetkiesés jellemzi === Zadra és munkatársai (2012) kimutatták, hogy 94 alvajárásban szenvedő páciens közül, 80% képes volt visszaemlékezni az alvás során fellépő vizuális és gondolati élményekre. 61%-uk fel tudta idézni, hogy miként viselkedett ez alatt az idő alatt. Továbbá jelentős hányaduk arra is emlékezett, hogy milyen érzékszervekkel felfogható ingereket tapasztalt. Emellett érzelmek (félelem, frusztráció, tehetetlenség) gyakori meglétéről is beszámoltak a kísérletben résztvevők (Broughton, 1995; (Pillmann, 2009; Schneck, 1995). Mindez bizonyította, hogy a teljes amnézia ritka felnőttek esetén, míg gyerekeknél az automatikus viselkedés és a teljes emlékezetkiesés előfordulása gyakoribb, feltételezhetően a nehezebb ébreszthetőségük miatt (Busby és mtsai, 1994). === Az alvajárás automatikus viselkedés, melyet az alvás során érzékelhető agyi aktivitás hiánya okoz === Alvás idején mérhető agyi aktivitás megnyilvánulhat nem csak a REM hanem a NREM fázisban is(Cavallero és mtsai, 1992; Nielsen, 2000). Korábban úgy gondolták, hogy ez nem figyelhető meg alvajárás idején, azonban dokumentált esetekből kiderült, hogy a mozgató aktivitásra is hatást gyakorol (Broughton és Shimizu, 1995; Pillman, 2009; Schencken és Mahowald, 1995). Oudiette és mtsai (2009) kimutatták, hogy a vizsgált személyek 71%-a rövid, kellemetlen állapotokra emlékezett vissza az alvajárással kapcsolatban, melyek összefüggésbe hozhatóak az alvás során rögzített viselkedésekkel. Mindez azt mutatta, hogy lehetséges, hogy az alvajárás során az agyi működések gyakorlatban történő megnyilvánulása zajlik. Az alvajárók nagy része tudatában van a körülötte történő dolgoknak és más személyekkel is képesek kapcsolatba lépni, míg normális álmodás idején ez nem valósul meg. Továbbá az alvajárók szeme általában nyitva van, ami a tájékozódást segíti, míg a REM és a NREM fázisban alatti álmodás egy virtuális közegben történik, ahol korlátozott mértékben van tisztában az illető a környezetével. == Jövőbeli kutatási lehetőségek == ---- Az alvajárás vizsgálatát valószínűleg három fő kutatási irány határozza majd meg a jövőben. PET képalkotó eljárás segítségével az agyi vérkeringés metabolizmusa és változásai vizsgálhatóak az alvás-ébrenlét ciklus során. NREM alvás folyamán bekövetkező vérkeringés módosulás tanulmányozása segítséget jelenthet az alvajárás és más paraszomniák kórélettanának feltérképezésében. Emellett, szomnambulizmussal diagnosztizált emberek napi tevékenységének elemzése is hozzájárul az alvajárás hatásainak és kiterjedésének vizsgálatához. Oliviero és mtasinak (2007), valamint Dang-Vu és mtsainak (2012) kutatásai is kimutatták, hogy az alvajáró páciensek napközbeni kóros aluszékonysága funkcionális rendellenességeket eredményezhet ébrenlét során. Annak ellenére, hogy számos családon belüli halmozódás figyelhető meg, kevés tanulmány irányult olyan gének felkutatására, melyek az alvajárás kialakulásában közrejátszhatnak. Potenciális gének lehetnek azok, amelyek kapcsolatba hozhatóak az alvás homeosztázisával, az alvás mélységével vagy a lassú hullámok generálásával (Lecendreux és mtsai, 2003; Viola és mtsai, 2007; Bachmann és mtsai, 2012). == Összegzés == ---- Sajnos az alvajárásról a rengeteg kutatás ellenére még ma is nagyon keveset tudunk, és habár az emberek kevés százalékában figyelhető meg, tárgyalása és kutatása mégis nagy jelentőséggel bír. Több eset is beszámol feltételezett alvajárás közbeni emberölésről illetve egyéb illegális tevékenységek elkövetéséről. Ezek közül több esetben is a cselekvést megelőző alkohol illetve drogfogyasztásról is beszámoltak. Közös pont még, hogy az elkövetők jelentős részét diagnosztizálták erős szorongással illetve depresszióval. Ilyen esetekben kérdéses az elkövető személyek igázságügyi elbírálása az alvajárás kórélettanáról meglévő csekély információmennyiség miatt. Ahogyan egyre több fény derül az alvajárás fiziológiájára, ezek a kérdések és dilemmák is egyre sürgetőbb megoldásért kiáltanak. == Felhasznált források == ---- === Irodalomjegyzék === * Broughton, R.; Billings, R.; Cartwright, R.; Doucette, D.; Edmeads, J.; Edwardh, M.; Ervin, F.; Orchard, B.; Hill, R.; Turrel, G. (1994): Homicidal Somnambulism: A Case Report. Sleep 17: (3) 253-264<<BR>>https://doi.org/10.1093/sleep/17.3.253 * Dang-Vu, T. T.; Zadra, A.; Labelle, M.-A.; Petit, D.; Soucy, J.-P.; Montplaisir, J. (2015): Sleep Deprivation Reveals Altered Brain Perfusion Patterns in Somnambulism. PLoS ONE 10: (8) e0133474''' '''<<BR>> https://doi.org/10.1371/journal.pone.0133474 * Faridhosseini, F.; Zamani, A. (2012): A Case Report of Somnambulism Associated With Olanzapine. Iran J Psychiatry Behav Sci. 6: (1) 72-74<<BR>> * Gill, J. S.; Pillai, S. K.; Koh, O. H.; Jambunathan, S. T. (2011): Low dose Quetiapine in the Treatment of an Adolescent with Somnambulism: A Case Report. Acta neurologica Belgica 111: (2) 155-156<<BR>> * Guilleminault, C.; Kirisoglu, C.; Bao, G.; Arias, V.; Chan, A.; Li, K. K. (2005): Adult chronic sleepwalking and its treatment based on polysomnography. Brain 128: (5)'' ''1062-1069<<BR>>https://doi.org/10.1093/brain/awh481 * Jaar, O.; Pilon, M.; Carrier J.; Montplaisir, J.; Zadra, A. (2010): Analysis of Slow-Wave Activity and Slow-Wave Oscillations Prior to Somnambulism. Sleep 33: (11) 1511-1516<<BR>>https://doi.org/10.1093/sleep/33.11.1511 * Juszczak, G. R.; Swiergiel, A. H. (2005): Serotonergic hypothesis of sleepwalking. Medical Hypotheses 64: (1) 28-32<<BR>>https://doi.org/10.1016/j.mehy.2004.06.013 * Harris, M.; Grunstein R. R. (2009): Treatments for somnambulism in adults: assessing the evidence. Sleep Medicine Reviews 13: (4) 295-297 https://doi.org/10.1016/j.smrv.2008.09.003 * Lopez, R.; Jaussent, I.; Dauvilliers, Y.; (2014): Objective daytime sleepiness in patients with somnambulism or sleep terrors. Neurology 83: (22) 2070-2076 https://doi.org/10.1212/WNL.0000000000001019 * Lopez, R.; Jaussent, I.; Dauvilliers, Y. (2015): Pain in Sleepwalking: A Clinical Enigma. Sleep 38: (11) 1693-1698<<BR>> https://doi.org/10.5665/sleep.5144 * Popat, S.; Winslade, W. (2015): While You Were Sleepwalking: Science and Neurobiology of Sleep Disorders & the Enigma of Legal Responsibility of Violence During Parasomnia. Neuroethics 8: (2) 203-214<<BR>>https://doi.org/10.1007/s12152-015-9229-4 * Zadra, A.; Desautels, A.; Petit, D.; Montplaisir, J. (2013): Somnambulism: clinical aspects and pathophysiological hypotheses. Lancet Neurol 12: (3) 285–294<<BR>>https://doi.org/10.1016/S1474-4422(12)70322-8 === Ábrajegyzék === * 1. ábra: hypnogram https://upload.wikimedia.org/wikipedia/commons/3/3e/Sleep_Hypnogram.svg * 2. ábra: poliszomnográf https://upload.wikimedia.org/wikipedia/commons/e/ed/Polysomnography.png |
Az alvajárás élettani háttere
Contents
-
Az alvajárás élettani háttere
- Az alvajárás előfordulás és az alvás fázisaiba történő beillesztése
- Az alvajárás feltételezett okai
- Alvajárás során megfigyelhető agyi működések
- Vizsgálati lehetőségek
- Kezelési kísérletek
- Fájdalom és alvajárás
- Gyakori tévhitek az alvajárással kapcsolatban
- Jövőbeli kutatási lehetőségek
- Összegzés
- Felhasznált források
Az alvajárás előfordulás és az alvás fázisaiba történő beillesztése
Az alvajárás vagy szomnambulizmus a NREM alvást érintő (non-rapid eye movement) paraszomniák közé tartozik, mely során az ébrenlét, a REM és a NREM fázis közti határok elmosódnak. Az alvajárás előfordulása felnőttek esetén 2-3%, mely közül mindössze 0,4%-a mutat minden éjszaka előforduló alvajárást. Kiemelendő, hogy ezen személyek 80%-a gyermekkorában is alvajárásban szenvedett. Ez az alvászavar nemtől független megnyilvánulhat, ugyanakkor genetikai meghatározottságot mutat (Faridhosseini és Zamani, 2012). Alvajárást kiválthatnak különböző gyógyszerek, pszichológiai stressz, szokatlan légzés alvás vagy láz közben. Megfigyelhető alkohol és antipszichotikumok, szedatív gyógyszerek, antidepresszánsok, antihisztaminok együttes alkalmazásakor. Skizofrénia, depresszió, bipoláris szindróma és más pszichiátriai betegségek növelik a valószínűségét. Az alvajárás patofiziológiájának megértéséhez több évtizedes klinikai és laboratóriumi kutatások ellenére még mai is kevés adat áll rendelkezésre. A széles körben elterjedt tévhit ellenére, az alvajárás nem minden esetben tekinthető ártalmatlan alvászavarnak, hanem számos káros következménye is lehet. Főleg a felnőttkori alvajárás okozhat problémát, mely veszélyes helyzetbe sodorhatja a beteget, illetve sokkal több súlyos sérülést idézhet elő, mint azt korábban gondolták. Az alvás elektroencephalogram aktivitás (EEG), szemmozgás aktivitás és az izomtónus alapján két fő részre különíthető el. REM alvásra és NREM alvásra. A NREM alvás ezen belül további 4 részre tagolható (N1: szendergés, N2: felületes alvás, N3 és N4: mély alvás vagy slow wave sleep), ahogyan az az alábbi diagramon is látható (1.ábra). A REM és a NREM fázis váltakozik az éjszaka során, ciklikusan ismétlődve. A mélyalvás az éjszaka első harmadában jelentkezik főleg, míg a REM fázis az utolsó harmadban a leghosszabb. Az alvajárás leginkább az alvás első harmadában figyelhető meg, amikor a lassú hullámok dominálnak, de az N2 fázisban is gyakori. Emiatt az alvajárást a NREM paraszomniák közé sorolják, az alvási rémület (sleep terror) és a lidérces álom mellett. Ez a három alvászavar akár együtt is előfordulhat.
|
1. ábra: hypnogram |
Az alvajárás feltételezett okai
Bár az alvajárást eredetileg az ébredési zavarok közé sorolják, számos kísérleti eredmény alátámasztja, hogy más folyamatok is szerepet játszhatnak a kialakulásában.
Alvajárás a mélyalvás (SWS) szabályozás működési zavara miatt
Az alvajárók NREM fázisának folytonossága jelentős eltérést mutatott a kontrollcsoporthoz képest, mivel annak egyenletessége megszűnt, spontán ébredések szakították meg olyankor is, amikor alvajárás nem volt megfigyelhető. Emellett az alvásmélység zavara is észrevehető volt, melyet lassú hullám aktivitással mérnek. A lassú hullámok aktivitása általános csökkenést mutatott az első ciklus során, majd különböző időtartamú késéssel jelentkezett az éjszaka folyamán. Alvásmegvonás esetén az egészséges kísérleti alanyok kevesebb ébredéssel járó, állandósított NREM alvást mutattak, hogy ellensúlyozzák az alvás nélkül töltött időt. Alvajárók esetében ez a fiziológiás válasz hiányzott, több ébredés volt megfigyelhető a lassú hullámú alvás során, N2 és REM fázisban az ébredések száma azonban csökkent. Kimutatták, hogy 25-38 órás alvásmegvonás növeli az alvajárások számát és összetettségét, mely az agyban subcorticalis régiók aktiválódását feltételezi (Borbely és mtsai, 1981; Zadra és mtsai, 2008; Joncas és mtsai, 2002). Ez alátámasztotta, hogy a mélyalvásból történő gyakori felébredés megakadályozza a normális lassú hullám aktivitás és így a mélyalvás kialakulását, leginkább az első kettő alvásciklusban. Ezen kívül hyperszinkronizált delta hullámok (a mélyalvás alatt jellemző agyhullám) jelentek meg NREM fázis során az alvajárás előtt (Gaudreau és mtsai, 2000; Espa és mtsai, 2000; Blatt és mtsai, 1991).
Alvajárás az ébredés zavara miatt
Alvajárás során a betegek a teljes ébredés és a NREM fázis között maradnak, nem ébrednek fel teljesen, tehát nincsenek tudatuknál, ugyanakkor nem is alszanak, mivel képesek mozogni és interakcióba lépni másokkal. Ezt az a kutatás is bizonyította, mely során olyan három, specifikus EEG jelet figyeltek meg az N2 fázisban fellépő alvajárás során, melyek a mélyalvásból történő felébredésnél is megtalálhatóak (Schneck és mtsai, 1998). Továbbá kiderült, hogy az alvajárókat se nem egyszerűbb, se nem könnyebb felébreszteni, mint a kontrollcsoport tagjait, de az alvajáróknak rendellenes ébredési reakciójuk van, mivel az EEG jelek delta hullámokat tartalmaznak, melyek azonban általában a mélyalvásra jellemzőek. (Zadra és mtsai, 2004).
Alvajárás, mint az alvás és az ébrenlét egyidejű megjelenése
Korábban az alvásra, mint az egész agyra egységesen kiterjedő folyamatként gondoltak, azonban egyre több kísérlet támasztotta alá, hogy az alvást az agy különböző területein végbemenő folyamatok irányítják. Valamint arra is fény derült, hogy az ébrenlét és az alvás alatt mérhető EEG jelek egyszerre is jelen lehetnek az agy eltérő területein (Nobili és mtsai, 2011). A pihenéskor aktív kérgi területek és a kognitív funkciókat igénybe vevő területek hozhatók összefüggésbe (Raichel és mtsai, 2001). Az alvás és ébrenlét egyensúlyának felborulása figyelhető meg más patológiás állapotok, például skizofrénia (Das és mtsai, 2012), Alzheimer kór (Greicius és mtsai, 2004) ésdepresszió (Hamilton és mtsai, 2011) esetén is.
Alvajárás során megfigyelhető agyi működések
Dang-Vu és munkatársai (2015) az alvajárással kapcsolatos idegrendszeri jelenségeket vizsgálta SPECT (Single photon emission computed tomography) segítségével ébrenlét és alvásmegvonás esetén. Az alvajáró és a kontrollcsoportok összehasonlításának érdekében, a helyi agyi véráramlást (Rcbf) is nézték. A kutatás célja az volt, hogy ezzel a nem invazív funkcionális képalkotó eljárással tanulmányozzák az agyban végbemenő folyamatokat és felderítsék azoknak a neurális hálózatoknak a működési zavarát, melyek az alvászavarok hátterében állnak. Alvajárók esetén az alvásmegvonás szerepét is vizsgálták és feltételezték, hogy megváltozott a SPECT eljárás során az agyba fecskendezett radioaktív anyag áramlása alvásmegvonás utáni ébrenlétkor. Feltételezték valamint, hogy hatására az alvajárás megnyilvánulása is súlyosbodik.
Az alvásmegvonásban részesülő és a teljes éjszakát átalvó alvajárók csoportjában is szignifikánsan csökkent áramlási sebesség volt megfigyelhető ébrenlétkor a kontrollcsoporthoz viszonyítva. Ez az agynak az inferior temporális gyrusát és a jobb hippocampust érintette. A kutatás során kiderült, hogy alvásmegvonás esetén csökkent helyi perfúzió figyelhető meg az inferior temporális gyrus teröletén alvajárók esetén. Ez az eredmény alátámasztotta a megváltozott agyi funkció jelenlétét ébrenlétkor, valamint az alvásmegvonásnak az alvajárás kifejeződésére és előfordulására kifejtett hatását. Bassetti és munkatársai (2000) szintén az agyi perfúzió vizsgálatával kimutatták, hogy alvajárás során megnövekedett áramlási sebesség figyelhető meg a kisagy anterior részében és a hátsó cinguláris kéregben. Mindez az ébrenlétkor megfigyelhető mintára emlékeztetett. Ezzel ellentétben a frontoparietális régióban a perfúzió csökkent, ami a normális lassú hullámú alvás/ mélyalvás esetén mutatkozik (Braun és mtsai, 1997). Tehát az alvajárás során az agy különböző területein előforduló csökkent, illetve megnövekedett helyi véráramlás eredményezi a SWS és az ébrenlét egyidejű jelenlétét (Bassetti és mtsai, 2000).
Az inferior temporális kéreg csökkent perfúziója nem volt megfigyelhető a teljes átaludt éjszaka után, sem a kontrol sem pedig az alvajáró csoportban. Mindez rávilágított az alvásmegvonás alvajárás megjelenésére kifejtett fontosságára. Alvásmegvonás utáni regeneráló alvás során az alvajárások száma és összetettsége megnőtt.
Az inferior temporális kéreg szerepe azonban továbbra is ismeretlen az alvajárás patofiziológiájának szempontjából. Ugyanakkor kiderült, hogy ez a terület a vizuális információk feldolgozásában, a tárgyak felismerésében és megkülönböztetésében játszik szerepet (Kavey és Whyte, 1993). Emiatt gyakoriak alvajáróknál a vizuális hallucinációk, amelyek a jellemző viselkedési formákat generálják (pl.: menekülés egy elképzelt veszélyes állat elöl).
Jaar és mtsai (2010) EEG és poliszomnográfia segítségével vizsgálták 22 alvajáró felnőtt agyhullámainak és ezen hullámok rezgéseinek jellegzetességeit az alvajárás bekövetkezte előtti 200 másodpercben, 25 óra alvásmegvonás után. Megfigyelték, hogy az epizódokat nem a delta illetve a lassú delta hullámok teljesítményének növekedése előzte meg. Az alvajárás előtti 20 másodpercben azonban a lassú hullámú rezgések sűrűségében következtek be változások, valamint a nagyon lassú rezgések növekedtek meg jelentős mértékben. Ezen eredmények alapján sem lehet azonban pontosan meghatározni az alvászavarok és ezen belül is az alvajárás bekövetkezésének és fennállásának pontos okait.
Vizsgálati lehetőségek
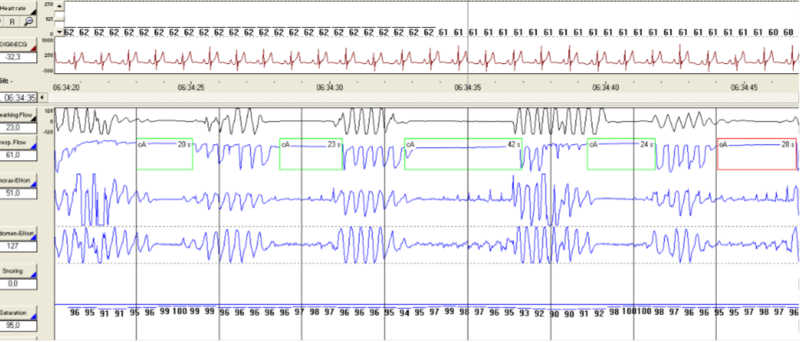
Az alvászavarok általános vizsgáló módszere a poliszomnográfia, mely feljegyzi a vizsgálandó személy agyhullámait, vér-oxigén szintjét, pulzus és légzésszámát, valamint a szemek és a lábak mozgásait. Ezt a vizsgálatot azonban általában megelőzik különböző klinikai értékelések és kérdőívek. Ezekbe az alvajárás miatt vizsgált személy mellett annak hálótársát illetve családtagjait is gyakran bevonják. A betegeknél vizsgálják pszichikai szorongás, depresszió, illetve egyéb alvászavarok jelenlétét is. Az alábbi ábrán (2. kép) egy obstruktív alvási apnoeban szenvedő ember poliszomnogáfiás felvétele látható.
|
2. ábra: poliszomnográf |
Kezelési kísérletek
Benzodiazepinek
Ezek a pszichoaktív szerek elsősorban altató valamint nyugtatószerként ismertek, így nagy reményeket fűztek az alvászavarok, ezen belül is az alvajárás velük való kezeléséhez. Pszichikai tüneteket nem, csupán az alvajárás mellett egyéb alvászavarokat mutató személyeknél alkalmazták ezt a kezelési módot. Változást azonban nem figyeltek meg, az alvajárás illetve az esetleges egyéb alvási zavarok a kezelés után is fennálltak. Karbamazepin, nátrium-valproát és imipramin alkalmazása esetén sem tapasztaltak változást.
Pszichoterápia
Azoknál az embereknél, akiknél az előzetes vizsgálatok során pszicikai problémákat diagnosztizáltak az alvajárás mellett, hat hónapig tartó pszichoterápiát írtak elő és megállapították, hogy az alvászavarokra nem volt hatása.
SDB kezelése
A krónikus alvajárásban szenvedők igen nagy százalékánál (101 emberből 99-nél) állapítottak meg poliszomnográfia segítségével vagy obstruktív alvási apnoe szindrómát (OSAS- obstructive sleep apnoe syndrome) vagy felső légúti ellenállás szindrómát (UARS- upper airway resistance syndrome), melyek az alvászavari légzésnek (sleep disordered breathing-SDB) jellemző formái. Ezen betegek egyike sem volt tisztában ezzel a zavarával. Kezelésként nazális continuous positive airway pressure (CPAP) készüléket alkalmaztak. Hat hónapos kezelés után a kezelésben részt vett személyeknél megszűnt, míg a kontrollcsoportnál, akik szintén alvajáró és SDB-s, ám CPAP kezelésben részt venni nem kívánt személyek voltak, továbbra is fennállt az alvajárás. A kontrollcsoport egyes tagjai ezután az SDB műtéti úton történő megszüntetésében vettek részt, mellyel ezen személyek alvajárása teljesen mértékben megszűnt. A fenti kezelési kísérletet felnőttekkel végezték, ám ugyanezen módszereket fiatalokon használva is azt tapasztalták, hogy az SDB kezelése nem csak a légzési zavarokat, hanem a velük együtt nagyon gyakran előforduló krónikus alvajárást is kontrollban tartotta.
Szerotonerg rendszer, mint lehetséges kapocs az alvajárás és az alvási légzészavarok között
A szerotonint tartalmazó sejtek, vagy más néven szerotonerg (5-HT) neuronok az agyban két nagyobb csoportban, a híd és a középagy területén, valamint a velőállományban helyezkednek el, rendszerint nagyobb vér erek környékén. Ez lehetővé teszi számukra a vér szén-dioxid szintjének érzékelését. Hypercapniás állapotban, amikor ez az érték megnő, az 5-HT sejtek aktiválódnak, bizonyítva ezzel a központi kemorecepcióban betöltött szerepüket.
Ezen kívül bebizonyították, hogy ezek a sejtek jeletős hatást gyakorolnak a motoneuronokra. Serkentik azok motoros aktivitását, EMG-al (elektromiogram) érzékelhető tónusos működésüket, valamint bizonyos spinális motoros reflexek működését is megkönnyítik.
Macskával végzett kísérletek során megfigyelték az 5-HT neuronok ébrenlét közbeni ritmusos aktivitását. Ahogyan az ébrenlét slow-wave sleepbe (SWS) ment át, a sejtek aktivitása folyamatosan csökkent, majd az állat REM alvás stádiumába lépésekor teljesen meg is szűnt. Ennek alapján kijelenthetjük, hogy az 5-HT sejtek aktivitása az izomtónussal paralell.
Szintén macskával végzett kísérlettel megállapítható, hogy az izgalmi állapottól azonban a sejtek működése független. A dorsomediális hídban lévő lézió esetén a kontrollcsoporttal összehasonlítva a neuronok aktivitása ébrenléti állapotban és a NREM alvás fázisában azonos, az állatok ébrenléti viselkedése is normális. REM fázisba lépve azonban ilyenkor az 5-HT sejtek aktivitása megszűnés helyett jelentős növekedést mutat, az ébrenléti aktivitási állapotot szinte elérve. Az állatoknál ennek ellenére ébredést nem tapasztaltak.
Egy következő kísérletben karbakol (pszichoaktív szer) vagy mefenezin (centrálisan ható izomlazító) hídba történő fecskendezése után viszont a sejtek aktivitása 97%-al csökkent. Az állatoknál ebben az esetben izom atóniát figyeltek meg, bár szemükkel tárgyakat továbbra is követni tudtak.
Mindezen ismeretek alapján feltételezhető, hogy az alvajárás alatt megfigyelt növekedett 5-HT neuron aktivitás SDB jelenlétében még többszörösére fokozódik, és az ez által jelentős mértékben serkent motoneuron aktivitás olyan mozgásmintázatokat eredményez, amelyek alvás közben általában nem fordulnának elő. Ez alapján feltételezik még azt is, hogy az alvajárás nem más, mint az agyi és a motoros izgalom elválása (Juszczak és Swiergiel, 2005).
Kvetiapin kezelés serdülőknél
A kvetiapin egy antipszichotikus szer, mellyel általában skizofréniát és bipoláris szindrómát kezelnek 400-800 mg-os mennyiségben. Napi 25 g-os mennyiségben azonban hatásosnak bizonyult egy 17 éves fiatal alvajárási problémáinak kezelésében. A beteg egészen kis kora óta renderesen alvajárt, majd miután édesapja elhunyt, az epizódok sokkal gyakrabban kezdtek el jelentkezni. Kvetiapin kezelés hatására azonnali változás volt megfigyelhető, alvajárás sokkal ritkábban történt, majd hamarosan teljesen megszűnt. A szer szedésének elkezdése utáni 8. hónapban történő, utolsó konzultációig sem tapasztalta visszatérésüket. Hatásának oka feltételezhetően az, hogy az alvajárás alatt EEG-vel megfigyelhető magas feszültségű delta hullámok aktivitását az kvetiapin jelentősen csökkenti.
Fájdalom és alvajárás
Egy tanulmányban Lopez és munkatársai (2015) 100 alvajárót vizsgálták alvás, fájdalom, emésztési problémák és életminőség szempontjából 100 kontroll, nem alvajáró személy ellenében. Az egész életük során fejfájással, migrénnel illetve krónikus fájdalommal küzdő vizsgált egyéneknél tapasztaltak alvajárással való összefüggést. A kontrollokhoz hasonlítva az alvajáróknál gyakrabban tapasztaltak nappali álmosságot (ellentétben a szintén Lopez és munkatársai által 2014-ben megállapítottakkal, mi szerint az alvajárás és a nappali álmosság között nincs szignifikáns összefüggés), depressziót illetve álmatlanságot. Kimutatták továbbá, hogy az alvajárás növeli a fejfájásra és a migrénre való hajlamot.
A krónikus fájdalommal élő alvajárók az ezzel nem küzdő, de szintén alvajáró személyekhez képest általánosságban idősebbek és nők voltak, jobban küzdöttek nappali álmossággal és depresszióval, poliszomnográfiásan azonban különbség nem volt felfedezhető a két csoport között.
A 100 vizsgált alanyból 47 személynek volt már legalább egy sérüléssel járó alvajáró epizódja. A 47 emberből 37 a sérülés ellenére nem érzett fájdalmat, csak ébredés után, annak ellenére, hogy többen közülük több csontjukat is eltörték. A tanulmány elkészítői ezek alapján feltételezik, hogy a lassú hullám aktivitás felépítésében bekövetkező változások a fájdalom érzékelési küszöböt lejjebb vihetik és befolyásolhatják az alvajárás alatti fájdalom észlelést. Ez kapcsolatot enged továbbá feltételezni az elkülönült agyműködés és a nociceptív szabályozási zavar között.
Gyakori tévhitek az alvajárással kapcsolatban
Az alvajárásnak nincs nappali következménye
Korábban kevés kutatás vizsgálta az alvajárás ébrenlétre kifejtett hatását. Azonban Montplaisir és munkatársainak (2011) kutatása feltárta, hogy a résztvevő alvajárók közül a többség (10 fő) mutatott kóros aluszékonyságot napközben, alvajárásmentes éjszaka után is. Jóllehet a betegségben szenvedők alvása hasonló arányban tartalmaz mélyalvást (Slow wave sleep), mégis szignifikánsan kevesebb az átlagos elalváshoz szükséges idejük. Hét alvajárónak a kísérleti alanyok közül, kevesebb, mint 8 percre volt szüksége az elalváshoz (amely a klinikai határérték hiperszomnia esetén).
Az alvajárást az epizodikus emlékezetkiesés jellemzi
Zadra és munkatársai (2012) kimutatták, hogy 94 alvajárásban szenvedő páciens közül, 80% képes volt visszaemlékezni az alvás során fellépő vizuális és gondolati élményekre. 61%-uk fel tudta idézni, hogy miként viselkedett ez alatt az idő alatt. Továbbá jelentős hányaduk arra is emlékezett, hogy milyen érzékszervekkel felfogható ingereket tapasztalt. Emellett érzelmek (félelem, frusztráció, tehetetlenség) gyakori meglétéről is beszámoltak a kísérletben résztvevők (Broughton, 1995; (Pillmann, 2009; Schneck, 1995). Mindez bizonyította, hogy a teljes amnézia ritka felnőttek esetén, míg gyerekeknél az automatikus viselkedés és a teljes emlékezetkiesés előfordulása gyakoribb, feltételezhetően a nehezebb ébreszthetőségük miatt (Busby és mtsai, 1994).
Az alvajárás automatikus viselkedés, melyet az alvás során érzékelhető agyi aktivitás hiánya okoz
Alvás idején mérhető agyi aktivitás megnyilvánulhat nem csak a REM hanem a NREM fázisban is(Cavallero és mtsai, 1992; Nielsen, 2000). Korábban úgy gondolták, hogy ez nem figyelhető meg alvajárás idején, azonban dokumentált esetekből kiderült, hogy a mozgató aktivitásra is hatást gyakorol (Broughton és Shimizu, 1995; Pillman, 2009; Schencken és Mahowald, 1995). Oudiette és mtsai (2009) kimutatták, hogy a vizsgált személyek 71%-a rövid, kellemetlen állapotokra emlékezett vissza az alvajárással kapcsolatban, melyek összefüggésbe hozhatóak az alvás során rögzített viselkedésekkel. Mindez azt mutatta, hogy lehetséges, hogy az alvajárás során az agyi működések gyakorlatban történő megnyilvánulása zajlik. Az alvajárók nagy része tudatában van a körülötte történő dolgoknak és más személyekkel is képesek kapcsolatba lépni, míg normális álmodás idején ez nem valósul meg. Továbbá az alvajárók szeme általában nyitva van, ami a tájékozódást segíti, míg a REM és a NREM fázisban alatti álmodás egy virtuális közegben történik, ahol korlátozott mértékben van tisztában az illető a környezetével.
Jövőbeli kutatási lehetőségek
Az alvajárás vizsgálatát valószínűleg három fő kutatási irány határozza majd meg a jövőben. PET képalkotó eljárás segítségével az agyi vérkeringés metabolizmusa és változásai vizsgálhatóak az alvás-ébrenlét ciklus során. NREM alvás folyamán bekövetkező vérkeringés módosulás tanulmányozása segítséget jelenthet az alvajárás és más paraszomniák kórélettanának feltérképezésében.
Emellett, szomnambulizmussal diagnosztizált emberek napi tevékenységének elemzése is hozzájárul az alvajárás hatásainak és kiterjedésének vizsgálatához. Oliviero és mtasinak (2007), valamint Dang-Vu és mtsainak (2012) kutatásai is kimutatták, hogy az alvajáró páciensek napközbeni kóros aluszékonysága funkcionális rendellenességeket eredményezhet ébrenlét során. Annak ellenére, hogy számos családon belüli halmozódás figyelhető meg, kevés tanulmány irányult olyan gének felkutatására, melyek az alvajárás kialakulásában közrejátszhatnak. Potenciális gének lehetnek azok, amelyek kapcsolatba hozhatóak az alvás homeosztázisával, az alvás mélységével vagy a lassú hullámok generálásával (Lecendreux és mtsai, 2003; Viola és mtsai, 2007; Bachmann és mtsai, 2012).
Összegzés
Sajnos az alvajárásról a rengeteg kutatás ellenére még ma is nagyon keveset tudunk, és habár az emberek kevés százalékában figyelhető meg, tárgyalása és kutatása mégis nagy jelentőséggel bír. Több eset is beszámol feltételezett alvajárás közbeni emberölésről illetve egyéb illegális tevékenységek elkövetéséről. Ezek közül több esetben is a cselekvést megelőző alkohol illetve drogfogyasztásról is beszámoltak. Közös pont még, hogy az elkövetők jelentős részét diagnosztizálták erős szorongással illetve depresszióval. Ilyen esetekben kérdéses az elkövető személyek igázságügyi elbírálása az alvajárás kórélettanáról meglévő csekély információmennyiség miatt. Ahogyan egyre több fény derül az alvajárás fiziológiájára, ezek a kérdések és dilemmák is egyre sürgetőbb megoldásért kiáltanak.
Felhasznált források
Irodalomjegyzék
Broughton, R.; Billings, R.; Cartwright, R.; Doucette, D.; Edmeads, J.; Edwardh, M.; Ervin, F.; Orchard, B.; Hill, R.; Turrel, G. (1994): Homicidal Somnambulism: A Case Report. Sleep 17: (3) 253-264
https://doi.org/10.1093/sleep/17.3.253Dang-Vu, T. T.; Zadra, A.; Labelle, M.-A.; Petit, D.; Soucy, J.-P.; Montplaisir, J. (2015): Sleep Deprivation Reveals Altered Brain Perfusion Patterns in Somnambulism. PLoS ONE 10: (8) e0133474
https://doi.org/10.1371/journal.pone.0133474Faridhosseini, F.; Zamani, A. (2012): A Case Report of Somnambulism Associated With Olanzapine. Iran J Psychiatry Behav Sci. 6: (1) 72-74
Gill, J. S.; Pillai, S. K.; Koh, O. H.; Jambunathan, S. T. (2011): Low dose Quetiapine in the Treatment of an Adolescent with Somnambulism: A Case Report. Acta neurologica Belgica 111: (2) 155-156
Guilleminault, C.; Kirisoglu, C.; Bao, G.; Arias, V.; Chan, A.; Li, K. K. (2005): Adult chronic sleepwalking and its treatment based on polysomnography. Brain 128: (5) 1062-1069
https://doi.org/10.1093/brain/awh481Jaar, O.; Pilon, M.; Carrier J.; Montplaisir, J.; Zadra, A. (2010): Analysis of Slow-Wave Activity and Slow-Wave Oscillations Prior to Somnambulism. Sleep 33: (11) 1511-1516
https://doi.org/10.1093/sleep/33.11.1511Juszczak, G. R.; Swiergiel, A. H. (2005): Serotonergic hypothesis of sleepwalking. Medical Hypotheses 64: (1) 28-32
https://doi.org/10.1016/j.mehy.2004.06.013- Harris, M.; Grunstein R. R. (2009): Treatments for somnambulism in adults: assessing the evidence. Sleep Medicine Reviews 13: (4) 295-297
- Lopez, R.; Jaussent, I.; Dauvilliers, Y.; (2014): Objective daytime sleepiness in patients with somnambulism or sleep terrors. Neurology 83: (22) 2070-2076
Lopez, R.; Jaussent, I.; Dauvilliers, Y. (2015): Pain in Sleepwalking: A Clinical Enigma. Sleep 38: (11) 1693-1698
https://doi.org/10.5665/sleep.5144Popat, S.; Winslade, W. (2015): While You Were Sleepwalking: Science and Neurobiology of Sleep Disorders & the Enigma of Legal Responsibility of Violence During Parasomnia. Neuroethics 8: (2) 203-214
https://doi.org/10.1007/s12152-015-9229-4Zadra, A.; Desautels, A.; Petit, D.; Montplaisir, J. (2013): Somnambulism: clinical aspects and pathophysiological hypotheses. Lancet Neurol 12: (3) 285–294
https://doi.org/10.1016/S1474-4422(12)70322-8
Ábrajegyzék
1. ábra: hypnogram https://upload.wikimedia.org/wikipedia/commons/3/3e/Sleep_Hypnogram.svg
2. ábra: poliszomnográf https://upload.wikimedia.org/wikipedia/commons/e/ed/Polysomnography.png